每年的10月20日是世界骨质疏松日,旨在提升公众对骨质疏松症的认知,促进早期预防与治疗。今年世界骨质疏松日中国主题为“健康体重 强骨健身”,倡议社会各界保持骨骼健康、促进全身健康的理念。
数据显示,目前我国骨质疏松症患病人数约9000万,其中女性约7000万。与骨质疏松症高位流行趋势相悖的是,广大群众对骨质疏松症的认知度低、诊断率低、治疗率低。因此,急需增强人们对骨质疏松症的防治意识。
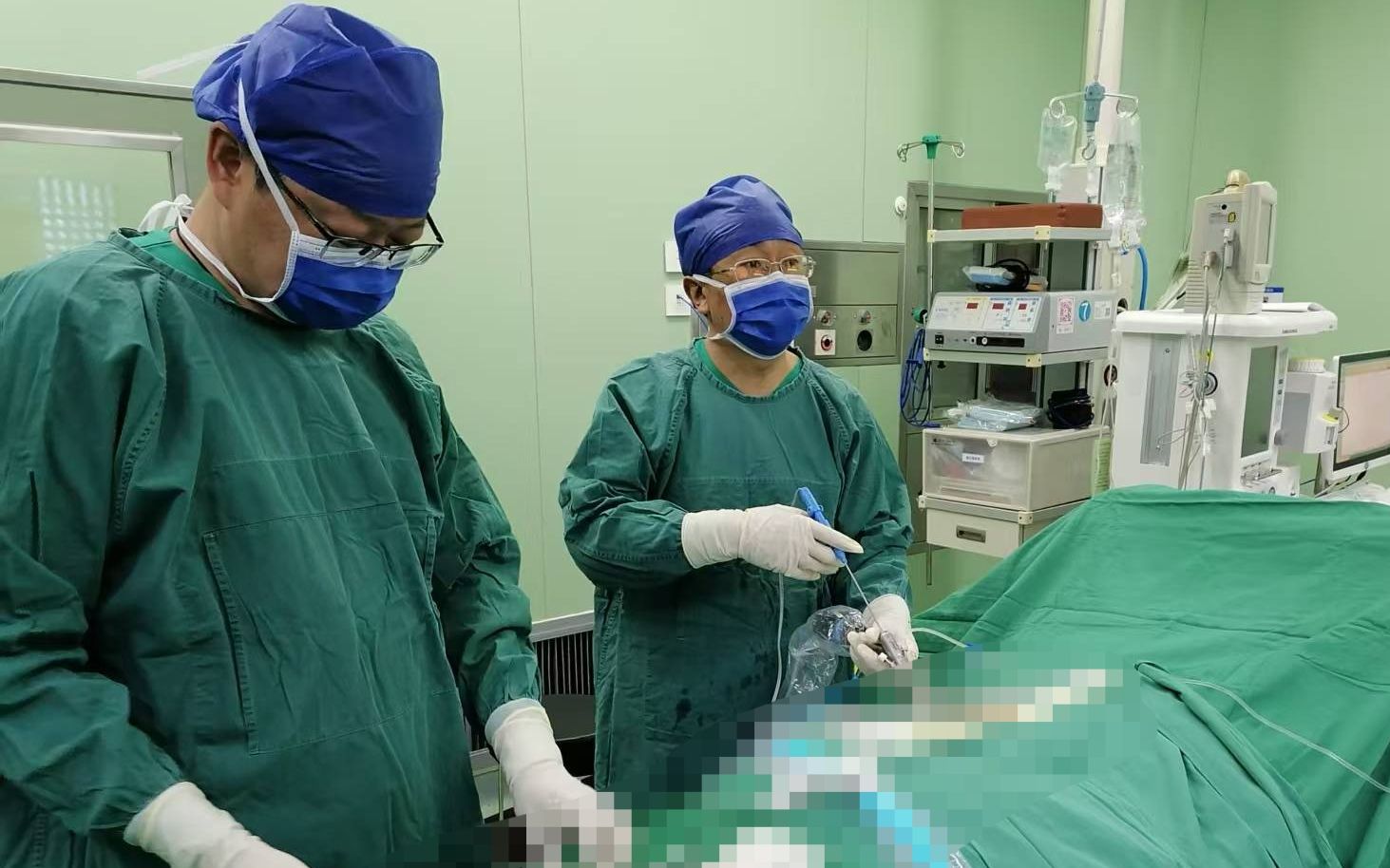
李士学(右)实施手术。(资料图片)
“低体重者骨量储备不足,肥胖者骨骼负荷过重加速退变,均增加骨质疏松骨折风险。”近日,衡水市第四人民医院脊柱骨科副主任李士学表示,骨质疏松症严重威胁中老年人健康,其危害性不亚于糖尿病、高血压等慢性疾病,需要引起全社会高度重视。
在衡水四院骨科门诊,62岁的赵女士因腰椎压缩性骨折入院。这位身高1.58米、体重仅42公斤的退休教师,因轻微跌倒导致两次骨折。通过骨密度检测发现,其腰椎骨密度远低于正常标准。
“低体重人群骨量储备不足,就像地基松软的房屋,稍有外力就会坍塌。”李士学解释,体重每降低5公斤,髋部骨折风险增加11%;而肥胖者因骨骼负荷过重,椎体骨折风险较正常体重者高出40%。
骨质疏松症以骨量减少、骨微结构破坏为特征,导致骨骼脆性增加。早期症状不明显,可一旦发展到一定程度,轻微外力即可引发骨折,尤其是髋部、脊柱和腕部骨折,严重威胁患者生命质量。
据相关研究数据,我国50岁以上人群骨质疏松症患病率为19.2%,其中女性高达32.1%,男性为6.9%。
“许多患者认为骨质疏松是‘老年病’,无需干预,这种观念非常危险。”李士学强调,骨质疏松症的并发症包括长期卧床导致的深静脉血栓、肺炎、褥疮,以及因活动受限引发的焦虑、抑郁等心理问题。更为严峻的是,骨质疏松症患者规范治疗率极低。
他透露,在发生过骨质疏松骨折的患者中,仅有30%接受了规范治疗,这部分人群再发生骨折的概率是常人的4倍。这无疑给患者及其家庭带来了沉重的负担。
面对骨质疏松症的严峻形势,官方媒体和衡水四院专家呼吁50岁以上人群应定期进行骨密度检测,以便早期发现、早期干预。以下几类人群应重点关注:
有腰酸背痛症状的门诊病人、有骨质疏松预防意识的50岁以上中老年人、绝经后妇女、有脆性骨折史或有家族史的人、有影响骨矿代谢的疾病和药物史的患者。
“通过双能X线吸收检测法或QCT检查,我们可以准确判断患者是否患有骨质疏松症及其程度。一旦确诊,将根据患者的具体情况制定个性化的治疗方案。”在谈及骨质疏松症的治疗时,李士学介绍了“阶梯治疗”理念。该理念根据患者骨质疏松的程度,采取基础措施、药物干预和康复治疗相结合的方式,旨在全方位守护患者的骨骼健康。
“基础措施包括调整生活方式和使用骨健康基本补充剂,如加强营养、均衡膳食、充足日照、规律运动以及钙和维生素D的补充。药物干预则主要服用一些西药和中医中药。康复治疗则包括运动疗法、物理因子治疗、作业疗法及康复训练等,主要针对骨质疏松骨折术后的患者。”对于已发生严重骨质疏松的患者,李士学团队会实施成熟的微创椎体成形术。此技术通过0.3厘米的穿刺通道,向骨折椎体注入骨水泥,手术时间缩短至20分钟,术后当天即可下地活动。
骨质疏松症的治疗需要多学科协作。衡水四院脊柱骨科已联合内分泌科、老年病科、康复科等科室,共同为患者制定全面的治疗和康复计划,以提高患者的生活质量。
针对体重管理与骨骼健康的关联性,李士学建议低体重人群通过抗阻训练(如哑铃、弹力带)和增加蛋白质摄入增肌;肥胖人群结合有氧运动(如游泳、慢跑)和力量训练,控制体重同时增强骨密度。
同时,社会公众可以通过慢跑、徒步、打太极拳、练习八段锦等运动,减少骨量丢失,锻炼身体各关节的灵活性。在饮食方面,应科学补钙,避免过量。“不建议通过吃肉、吃药等方式盲目补钙,钙超量后人体根本吸收不了,反而会对肝肾功能造成不必要的负担。应通过均衡膳食来摄取足够的钙和维生素D,如牛奶、大豆、虾皮等富含钙的食物,以及鱼类、蛋黄等富含维生素D的食物。”李士学说。
面对骨质疏松骨折发生率高的严峻形势,衡水四院正构建起覆盖全生命周期的骨健康管理体系:在社区层面,与11个社区卫生服务中心建立骨密度筛查网络,年检测量超2万人次;在学校层面,开发“脊柱健康操”,积极在市区中小学推广;在企业层面,开展义诊并为重体力劳动者进行骨密度筛查,降低腰椎损伤风险。多种举措提高了公众骨质疏松知识知晓率。
骨质疏松症的防治是一场持久战。通过科学管理,完全可以实现“少骨折、晚骨折、不骨折”的目标。广大中老年人要增强健康意识,科学预防骨质疏松症,共同守护骨骼健康。






 广告
广告




 广告
广告

 广告
广告


